Операция на катаракту: что изменилось в замене помутневшего хрусталика за последние годы (Часть первая)
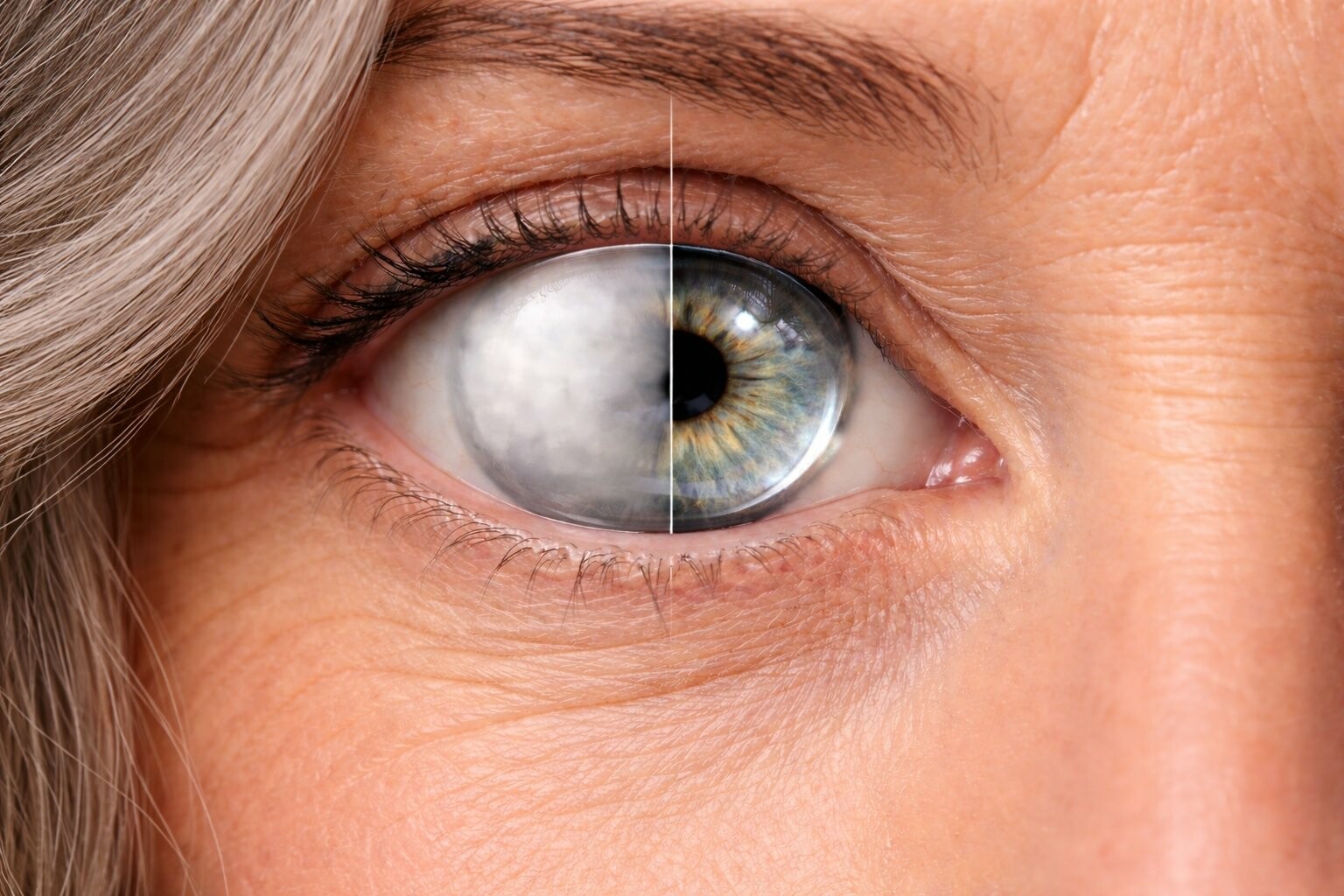
Есть заболевание, которое подкрадывается незаметно: сначала кажется, что очки просто «устарели», потом замечаешь, как цвета стали тусклыми, а ночью свет от фар расплывается в ореол. Катаракта – помутнение хрусталика глаза – на протяжении тысячелетий означала для человека постепенную потерю зрения без всякой реальной надежды на возвращение прежней остроты. Сегодня ситуация кардинально иная. Операция в катаракту превратилась в одну из самых распространенных и успешных хирургических процедур во всей медицине, и за последние десятилетия она изменилась настолько, что пациенты нередко удивляются: неужели это действительно операция ?
Ежегодно в мире выполняется более 20 миллионов вмешательств по поводу катаракты – только в странах Евросоюза их насчитывается более 4,3 миллионов в год. Эта цифра красноречиво свидетельствует не только о распространенности заболевания, но о том, насколько рутинным, безопасным и доступным стал весь процесс лечения. Но «рутинное» не означает «неизменное» – наоборот, именно в хирургии катаракты сосредоточилась самая плотная концентрация технологических инноваций в офтальмологии.
Эта статья – попытка честно и подробно рассказать, что именно изменилось в подходах к замене помутневшего хрусталика: какие технологии действительно перевернули отрасль, а какие пока остаются перспективными, но не общепринятыми. Понимание этих нюансов поможет каждому, кто столкнулся с диагнозом «катаракта», принять осознанные решения.
Катаракта: не приговор, а задача с известным решением
Хрусталик – прозрачная биологическая «линза» внутри глаза – с годами постепенно теряет прозрачность. Белки, из которых он состоит, денатурируют под влиянием ультрафиолета, возрастных изменений, диабета, некоторых медикаментов и других факторов. Самая распространенная форма – возрастная катаракта – встречается в основном после 60-70 лет, хотя первые признаки могут появиться и в 45-50. Важно понимать: ни капли, ни одна диета и ни одна «народная» методика не способны восстановить прозрачность помутневшего хрусталика. Медицинская наука это подтверждает безо всяких оговорок.
Единственный эффективный способ лечения катаракты – хирургическая операция по удалению помутневшего хрусталика и замене его искусственным. Именно вокруг этого фундаментального принципа и разворачивается эволюция современной офтальмохирургии. То, как выполняется эта процедура сегодня, почти не имеет ничего общего с хирургией даже тридцатилетней давности – и это хорошая новость для миллионов людей, обдумывающих, стоит ли удалить катаракту .
Факоэмульсификация – сердце современной операции катаракты
Ультразвуковая факоэмульсификация (или просто «фако») – методика, предложенная американским офтальмологом Чарльзом Келманом еще в 1967 году, – остается золотым стандартом удаления катаракты во всем мире. Суть процедуры состоит в том, что через микроскопический разрез в роговице вводится тонкий зонд, генерирующий ультразвуковые колебания . Они превращают помутневший хрусталик в мелкодисперсную суспензию, затем отсасывают из глаза вместе с потоком сбалансированного солевого раствора. На место удаленного хрусталика имплантируют гибкую искусственную интраокулярную линзу (ИОЛ) , которая легко складывается и вводится через тот же микроразрез.
Первые годы после внедрения методика фако требовала от хирургов значительных технических и специального обучения, а сами аппараты были громоздкими и несовершенными. Сегодняшние системы факоэмульсификации – это точные, компьютерно управляемые устройства с интеллектуальным контролем давления, потоков жидкости и энергетической нагрузки. Они позволяют хирургу безопасно удалять даже очень плотные, перезрелые катаракты с минимальным риском для окружающих тканей.
- Почему фако до сих пор остается стандартом, а не уступила место, скажем, лазерным технологиям? Ответ прост: клиническая эффективность и доступность . По данным британской Национальной офтальмологической базы данных, более 80% глаз без сопутствующих заболеваний достигают после операции остроты зрения 6/12 и выше без коррекции. Это исключительные результаты, полученные при относительно низкой стоимости и давно отработанной технике.
Меньший разрез, большая точность: эволюция техники

Размер хирургического разреза – один из ключевых показателей, определяющий скорость обновления и риск осложнений после операции. Еще в 1980-х годах для удаления катаракты с имплантацией жестких ПММА-линз был необходим разрез от 7 до 10 мм – он нуждался в наложении швов и длительном заживлении. Появление гибких (фолдейбл) ИОЛ, складывающихся перед введением и расправляющихся внутри глаза, позволило постепенно сократить разрез до 3 мм, а затем – до 2 мм и менее.
В настоящее время самые передовые аппараты для факоэмульсификации позволяют выполнять операцию через разрез шириной всего 1,8 мм . Такая форма микродоступа – самогерметизируемый тоннель – закрывается сама по себе, как только хирург вынимает инструменты. Никаких швов. Никакого продолжительного заживления. Пациент выходит из операционной с глазом, что фактически уже закрыто собственными роговицей – и это не метафора, а физиологический факт.
Параллельно изменялись сами факоэмульсификаторы . Классический ультразвук – а он используется для разрушения хрусталика – производит тепло, и это тепло потенциально опасно для эндотелия роговицы. Эндотелий – это внутренний слой клеток, поддерживающий роговицу прозрачной, и он, в отличие от большинства тканей тела, практически не способен к регенерации. Поэтому снижение тепловой нагрузки – задача, которую конструкторы аппаратов решали годами. Импульсные и торсионные режимы работы зонда позволили уменьшить количество передаваемой в ткани энергии без потери эффективности. Этот подход и называют «холодной» факоэмульсификацией – хотя название в определенной степени маркетинговое, реальный клинический эффект для состояния роговицы после вмешательства подтвержден практикой.
Еще одно направление, где прогресс оказался ощутимым – предоперационное планирование . Современная биометрия на основе лазеров с изменяющейся длиной волны (swept-source лазеры) измеряет параметры глаза с точностью до микрометров. Двадцать лет назад такие цифры бы звучали фантастикой. Сегодня эта точность позволяет подбирать оптическую силу искусственного хрусталика так, что значительная доля пациентов после операции вообще не нуждается в очках или обходится очень слабой коррекцией.
Про искусственный хрусталик: путь от стеклянной линзы к оптической системе
Первый искусственный хрусталик Гарольд Ридли имплантировал в 1949 году – в лондонской больнице Святого Томаса, пациентке, которая сама на то и не рассчитывала. Линза была жесткой, из стекла, нуждалась в большом разрезе и сначала встретила в медицинском сообществе такое сопротивление, что автору идеи угрожали лишением врачебного диплома. Однако именно это изобретение, признанное в конце концов гениальным, заложило основу всей современной хирургии катаракты.
С тех пор искусственные хрусталики прошли путь, сопоставимый разве что с эволюцией компьютеров – от громоздких устройств до чего-то практически незаметного и очень точного. Жесткое стекло уступило место гибким акриловым материалам, что позволило вводить линзу сквозь разрез менее двух миллиметров. К монофокальным ИОЛ – корректирующим зрение только на одно расстояние – добавились торические для коррекции астигматизма, мультифокальные для охвата нескольких дистанций и сравнительно новые EDOF-линзы , формирующие плавный непрерывный диапазон от среднего до далекого расстояния.
Каждое новое поколение линз решало проблемы предыдущего. Торическая линза появилась в 1992 году, мультифокальные получили распространение в 1990-х. EDOF-технология стала доступна пациентам в 2010-х – и в значительной степени именно потому, что мультифокальные линзы у части людей давали нежелательные ночные засветки и ореолы вокруг источников света. Впрочем, нужно быть объективными: ни одна современная ИОЛ не универсальна. Выбор хрусталика – это всегда разговор между пациентом и хирургом, где учитывается образ жизни, ожидание и состояние глаза.
Пациенты с макулодистрофией, глаукомой или выраженным астигматизмом могут ощущать ограничения. Кроме того, некоторые люди жалуются на гало и блики вокруг источников света ночью после имплантации мультифокальных линз, особенно в начале адаптационного периода. Именно поэтому индивидуальный подбор типа ИОЛ опытным хирургом, знающим современные варианты и ориентирующимся в потребностях конкретного человека, остается незаменимым.
ВЕРИМ В ВСУ! РАБОТАЕМ НА СВОЕМ РАБОЧЕМ МЕСТЕ!
Задайте вопрос врачу-офтальмологу
~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~
Офтальмологический центр "АЙЛАЗ" www.ailas.com.ua
04073, Украина, г. Киев, просп. С. Бандеры, 17/1
Тел.: 0(44) 364 10 01





